Quelles sont les méthodes chirurgicales les plus performantes pour enlever ou détruire une saphène ? Quelles en sont les suites postopératoires ?
L’idéal est d’enlever ou de détruire in situ une saphène malade avec le challenge suivant : être le moins traumatisant possible pour les tissus sains qui l’entourent lesquels sont pour l’essentiel du tissu sous-cutané. Il est fait de cellules graisseuses au sein desquelles se trouvent d’autres vaisseaux de surface (des artérioles par exemple), des canaux lymphatiques et des nerfs sensitifs dont certains longent les saphènes, qu’elles soient internes ou externes, sur une bonne partie de leur trajet.
Respecter ces éléments assure une qualité de résultat optimale, évite des complications et simplifie les suites opératoires qui sont alors confortables. Cela permet aussi, puisque le traumatisme est minime, d’opérer sous anesthésie locale et sans hospitalisation. Les meilleures méthodes sont celles qui permettent d’appliquer ce protocole.
Techniques qui enlèvent la saphène
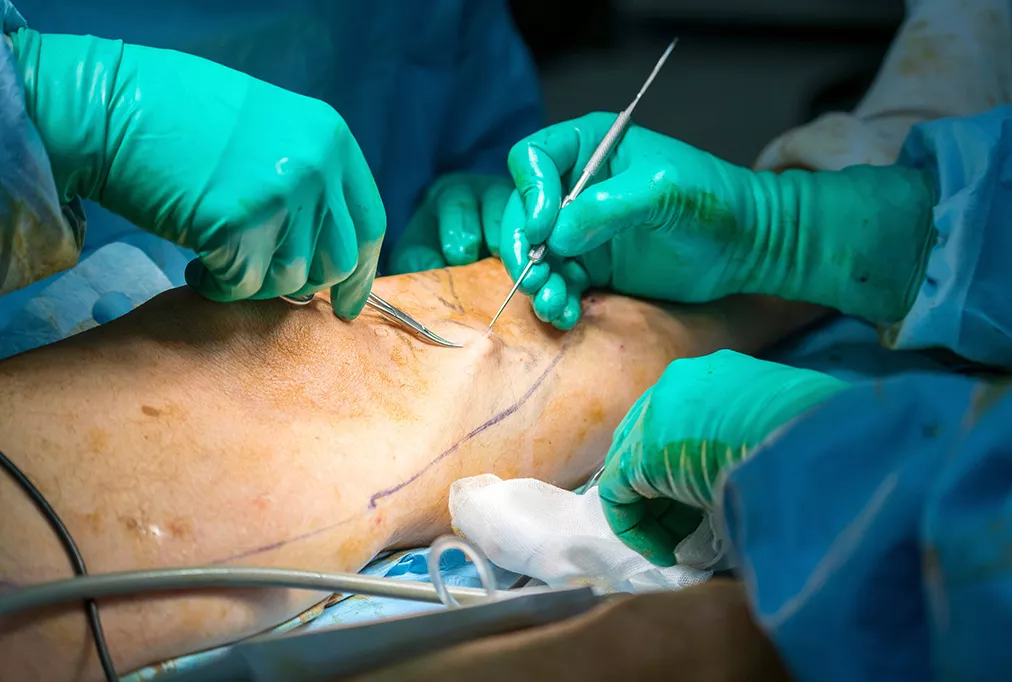
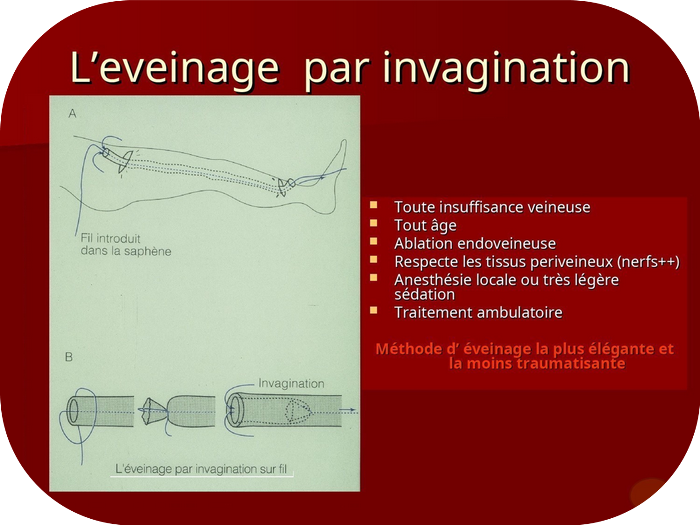
A cet égard la technique la plus élégante et la plus adaptée est l’éveinage par invagination sur fil (voir vidéo) : elle consiste, après avoir déconnecté la saphène de toutes ses attaches, à la retirer à l’aide d’un fil en la retournant à l’intérieur d’elle-même comme une chaussette.
La veine est ainsi sortie de son lit naturel et extraite « à l’envers » sans atteinte des tissus qui l’entourent. Au lieu d’ôter des centimètres cubes en ordre croissant avec un effet chasse-neige comme dans la technique classique du stripping (Voir Q 44), on ôte des millimètres cubes : la saphène et rien d’autre.
Le traumatisme est alors minime. Rien n’est blessé ou abîmé en dehors de la saphène puisque tout se passe en endo-veineux. Les tissus alentours sont respectés. Dans ces conditions le risque d’atteinte nerveuse est nul. La méthode de surcroît est très esthétique. Les incisions de sortie des veines restent millimétriques.
Du fait de son innocuité relative, l’opération peut se dérouler sous anesthésie locale ou très légère sédation. Il n’y a pas d’hospitalisation. La sortie a lieu 2 à 3 heures après l’acte. Dans notre pratique personnelle nous revoyons nos opérés au bout d’une semaine pendant laquelle ceux-ci fonctionnent « normalement » mais sans excès, c-à-d : marche normale chez soi, marche dans la rue tranquille sans courir, autonomie et indépendance totale des patientes ou patients, conduite automobile autorisée le lendemain de l’intervention (une brochure est remise à chaque opéré avec toutes les recommandations utiles). Dans les suites, pas d’hématomes, juste quelques bleus (ecchymoses), peu ou pas de douleurs et des bandes retirées au 2e jour postopératoire ; douches alors permises (bains au 7eme jour).
L’éveinage par invagination est la technique la plus élaborée, la plus minutieuse, la plus précise et d’ailleurs unanimement reconnue comme telle par les spécialistes quand la stratégie est d’enlever la saphène. Les opérateurs qui la pratiquent étaient hier une minorité. Ils sont désormais plus nombreux à y recourir, surtout parmi les chirurgiens vasculaires. Beaucoup la réalisent encore sous anesthésie générale à défaut d’anesthésie locale ou sédation légère, ce qui est dommage : il s’agit malgré tout d’un net progrès par rapport au vieux stripping.

Techniques qui détruisent la saphène in situ sans l’enlever
Ce sont les méthodes thermiques. La plus ancienne, en son temps largement utilisée, est la cryosclérose qui du fait de ses nombreux inconvénients décrits plus haut (Voir Q 44) entre dans la catégories des méthodes peu fiables. Elle n’est quasiment plus pratiquée aujourd’hui en chirurgie veineuse. Son principe est de bruler la veine par le froid. A l’opposé les méthodes actuelles brûlent la veine par le chaud dans le but de détruire les constituants de sa paroi. La lumière du vaisseau alors se ferme sans générer de caillots et donc sans risque de pigmentation cutanée : la veine devient non fonctionnelle et se transforme sur place en un cordon fibreux dans lequel le sang ne peut plus circuler.
Le laser endo-veineux d’abord imaginé en Espagne par le Dr Carlos Boné fut mis au point aux USA au début des années 2000. Nous fûmes parmi les « utilisateurs-pionniers » en Europe de cette technique et avons réalisé (et publié) les premiers cas Français conformes au protocole américain, c’est à dire traités en salle de soins et non au bloc opératoire, sous anesthésie locale pure, avec départ immédiat du patient en fin de procédure (voir vidéo), modalité qui n’est plus autorisée aujourd’hui en France.
La technique consiste à introduire dans la saphène, source principale et la plus fréquente des varices, à partir d’une ponction ou d’une micro-incision au-dessus du genou, une fibre laser qui, sous contrôle échographique, est guidée, montée et positionnée jusqu’à la jonction saphène – veine profonde. Une fois en place, la sonde est descendue et retirée progressivement de la saphène, tandis que le rayonnement laser est activé.
L’intense chaleur dégagée modifie instantanément la consistance du vaisseau qui ainsi « laserifié », se rétrécit et s’occlut. Le reflux de sang vers le pied dont il était l’objet disparait. La procédure (outre le temps consacré aux phlébectomies) est plus rapide que l’éveinage. Elle ne laisse quasiment aucune trace. Les suites sont ambulatoires comme décrit plus haut pour l’éveinage. Une alternative équivalente au laser endo-veineux est la radiofréquence (RF) qui fait exactement la même chose. Les deux méthodes bénéficient d’un remboursement du matériel utilisé pour les patients (la sonde laser ou de RF) par la sécurité sociale.
Quels sont les défauts potentiels respectifs de l’éveinage par invagination et des méthodes thermiques qui brûlent la saphène ?
L’éveinage par invagination. Certains spécialistes reprochent à cette technique le risque d’angiogenèse, terme qui mérite une explication. L’ablation d’une veine saphène exige de la sectionner à ses deux extrémités (celle où elle nait au niveau de l’avant-pied et celle où elle se termine au pli du genou ou à l’aine) afin d’être enlevée.
Ce geste stimule, au niveau des extrémités veineuses laissées en place, à partir de cellules dîtes endothéliales, un processus naturel de réparation par sécrétion de facteurs de croissance vasculaire (comme la peau peut le faire pour fermer une plaie cutanée) pouvant aboutir à la formation de nouvelles veines de nature variqueuse. Dans 10% à 25% des cas cette angiogenèse devient symptomatique et la cause d’une récidive à distance, bien souvent plusieurs années après l’intervention.
Cet évènement est parfaitement évitable si l’opérateur prend soin de fermer les extrémités veineuses sectionnées en place avec du fil non résorbable, car cela empêche le développement de nouvelles veines hors des extrémités en question vers les tissus alentours. L’utilisation plus courante pour ne pas dire habituelle, dont se contente une majorité d’opérateurs, de fil résorbable qui disparait après quelques semaines, quant à elle ne l’évite pas.
D’autres astuces très simples et rapides à exécuter pour l’opérateur permettent de compléter ce geste clé. Au prix de ces précautions et avec maintenant un recul de 30 ans, nous confirmons que ces mesures rendent le risque de récidive symptomatique par angiogenèse quasi nul.
Les méthodes chaudes (laser, radiofréquence) ont d’autres défauts. Elles portent au niveau des jambes, tant pour les saphènes interne qu’externe, le risque par la puissance de l’effet thermique dégagé de léser les nerfs adjacents du même nom qui sont alors très proches des saphènes, raison pour laquelle nous limitons leur usage à la saphène interne de cuisse (dite crurale), ce qui n’est pas toujours suffisant pour une cure complète.
Elles ne suppriment pas les points de reflux sanguins à leur racine véritable (à la crosse notamment) dont elles restent à distance afin de ne pas risquer de brûler la veine fémorale toute proche, accident qui serait catastrophique. Pour cette raison on s’assure lors du geste opératoire, par échographie, que l’extrémité de la sonde qui délivre la chaleur est positionnée à au moins quatre centimètres loin de celle-ci. La rançon est qu’un segment de crosse saphène siège d’un reflux et porteur de ses branches collatérales qui ne sont pas traitées, persiste après l’opération ce qui peut à distance, par ses veines restantes devenir une cause de récidives.
Il ne faudrait donc pas de véhiculer l’idée que les méthodes thermiques chaudes sont magiques (la magie étant portée par le mot laser). Simplement de toutes les méthodes d’occlusion saphène in situ ayant existées (diathermie, cryosclérose, sclérose chimique) elles sont les plus rapides et simples à mettre en œuvre, les plus efficaces, mais sur le plan de la stratégie veineuse pas toujours les plus exhaustives et les plus appropriées.
Quelles sont les méthodes et techniques à éviter ?
Les techniques traumatisantes
Le stripping
Ce sont celles qui sont traumatisantes, celles dont les résultats à court ou moyen terme sont décevants enfin celles qui sont potentiellement dangereuses
Les techniques traumatisantes : c’est avant tout le stripping
Né au début du XXème siècle le stripping fut longtemps la technique de référence et par suite la plus répandue. Elle consiste à retirer la veine à l’aide d’un câble qu’on introduit d’un bout à l’autre de la saphène et qui est armé à son extrémité d’un râteau sphérique : le stripper. Quand on tire sur ce stripper, le râteau emporte sur son passage la veine qui se plie sur le câble comme un accordéon, mais aussi les tissus qui l’entourent. Il créée alors une véritable tranchée le long du membre dont le volume est croissant au fur et à mesure que le stripper progresse. Le risque de blesser les nerfs et les lymphatiques satellites de la saphène est important (environ 30% des strippings intéressant la cuisse et la jambe). Le traumatisme est mécanique. C’est une opération hémorragique, très agressive, menée sous anesthésie générale ou péridurale. Elle réclame traditionnellement plusieurs jours d’hospitalisation et une contention post-opératoire prolongée (7 à 15 jours). Les hématomes sont fréquents. Les séquelles à type de paresthésies, de troubles de la sensibilité cutanée également. On ne peut cependant, sur le plan veineux, contester l’efficacité de cette méthode. Mais gare aux douleurs !
La Gévaudanaise (ou exo-éveinage)
C’est aussi la Gévaudanaise (ou exo-éveinage)
Son principe est de glisser autour de la saphène un anneau tranchant conduit par une tige. La main libre de l’opérateur suit à travers la peau la progression de l’anneau et appuie sur ce dernier à hauteur du genou pour sectionner la saphène. Le traumatisme des tissus péri-veineux (qui entourent la saphène) par l’anneau quand il progresse sous la peau est ici réalisé de première intention, avant même l’éveinage ! Cette technique éminemment dangereuse pour les nerfs satellites est à contre-indiquer formellement au niveau jambier. Dans son cadre habituel d’éveinage court, arrêté au genou (ce qui est loin d’être toujours suffisant), son seul avantage est d’éviter une contre-incision de cuisse basse ou de jambe haute puisque la section veineuse est » déclenchée par un mécanisme extérieur « . Cet avantage pèse peu au regard des inconvénients, car une incision de relais de 2 ou 3 mm qui serait faite au même niveau, ne laisse généralement aucune trace esthétique et n’est qu’une mini-incision parmi d’autres, celles pratiquées pour les phlébectomies complémentaires, parfois très nombreuses. Autre défaut, la Gévaudanaise n’est pas complétée par une crossectomie réalisée au ras de la veine profonde, ce qui laisse un segment de crosse restante dont le reflux persistant peut alimenter via ses branches collatérales de nouvelles varices.

Les techniques dont les résultats sont décevants
La cryosclérose
Celles dont les résultats sont décevants : trois surtout sont à commenter
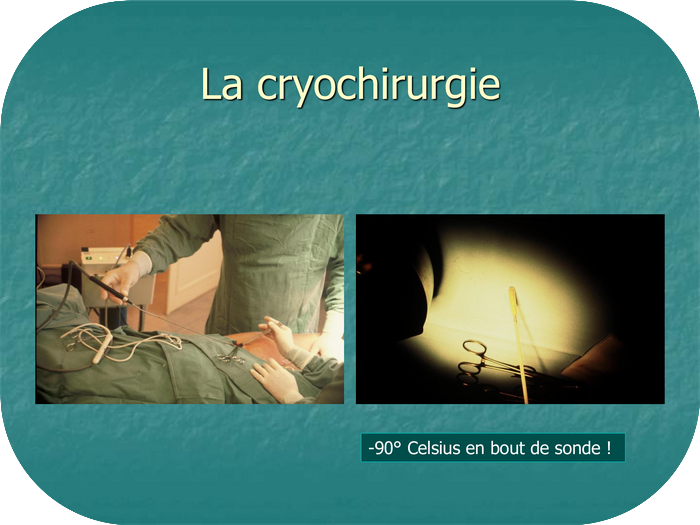
La cryosclérose utilise une sonde à – 90° Celsius qu’on introduit dans la saphène et qui la brûle par le froid : elle crée ainsi une réaction inflammatoire aiguë dont le résultat est d’occlure la saphène et de l’exclure de la circulation. Élégant à priori ! Malheureusement les nerfs et les tissus contigus sont également menacés par la congélation. Le traumatisme est ici thermique. Les séquelles peuvent être supérieures au stripping, notamment sur le plan nerveux. L’anesthésie locale est rarement possible. La cicatrisation est souvent douloureuse. Les pigmentations cutanées assez fréquentes et irrattrapables. Surtout les cas de recanalisation de la veine sont nombreux (40% d’échecs à 18 mois). Pour cette raison, » les cryochirurgiens » ont proposé le cryoéveinage qui consiste à amarrer la saphène à la boule de congélation et à la retirer en la retournant quand on retire la sonde. Si un éveinage de la sorte n’est pas critiquable, il reste malgré tout le traumatisme du froid… et ses dangers. Du fait de ses divers inconvénients la cryosclérose n’est quasiment plus pratiquée aujourd’hui en chirurgie veineuse.
Le clip associé à la sclérose chimique
Le clip associé à la sclérose chimique : dans cette technique, après ligature haute de la crosse (et non à sa racine) à l’aide d’un fil ou d’un clip, l’opérateur injecte, sous contrôle de la vue, un produit sclérosant dans le conduit saphène, le but étant d’induire une réaction inflammatoire locale qui obture la veine. Cette méthode est moins définitive qu’une ablation et les cas de re-canalisation sont tout aussi fréquents qu’avec la cryosclérose (en moyenne supérieurs à 50% des cas aprés18 mois). Un autre inconvénient est la thrombose induite par la méthode (car la veine constamment se bouche) avec le risque associé d’une pigmentation cutanée souvent définitive. En effet, qui dit thrombose, dit caillots de sang. Or la résorption de ceux-ci s’accompagne souvent de dépôts d’hémosidérine dans le derme, un pigment sanguin de couleur brune, qui lorsqu’il imprègne le plan cutané apparaît peu à peu sur la peau, sous forme de traînées sombres, tout le long du trajet veineux traité.
La sclérose chimique de la saphène sans clip ou ligature haute
La sclérose chimique de la saphène sans clip ou ligature haute de la saphène est quant à elle dangereuse car son effet peut déborder, par diffusion de l’agent sclérosant, vers la veine fémorale ou la veine poplitée avec des conséquences parfois dramatiques (occlusion voire destruction de celle-ci) pouvant conduire à l’amputation (plusieurs cas publiés). Ce geste que pratiquaient parfois les anciens phlébologues ne devrait plus se voir. Certains l’utilise encore aujourd’hui via l’injection dans la saphène d’un agent sclérosant injecté sous forme de mousse (foaming sclerotherapy) : les résultats en sont inconstants, non durables, une source fréquente de pigmentation et parfois de complications sévères (migration de mousse sclérosante vers le poumon). Il conviendrait de limiter les indications de cette approche aux patients qui ne peuvent pas bénéficier d’un traitement plus fiable du fait de leur état de santé ou d’une impossibilité technique et pour lesquels le ratio bénéfice risque au regard de l’enjeu (risque d’atteinte veineuse profonde) a été bien évalué.
Les méthodes controversées et peu fiables
La CHIVA
La CHIVA est une abréviation pour Cure Hémodynamique de l’Insuffisance Veineuse en Ambulatoire. On a beaucoup parlé en son temps (début des années 90) de cette approche à l’appellation magique dont la presse féminine s’est fait l’écho. La méthode est très économe de gestes, au point que le reflux principal, n’est que partiellement interrompu. Il maintient dans la saphène un reflux résiduel que la technique prétend » dévier » vers les veines profondes et donc récupérer, avant qu’il ne puisse nuire en surface. Nous avons été parmi les premiers, dès sa naissance (fin 1988), à participer à l’évaluation de cette stratégie. Dans une étude sur 320 cas comparant deux groupes homogènes, nous avons constaté qu’à moyen terme (environ deux ans), la CHIVA suscitait beaucoup plus de récidives esthétiques et fonctionnelles, de reprises chirurgicales et une sclérothérapie postopératoire plus laborieuse que la simple crossectomie associée à des phlébectomies et ne pouvait être comparée à moyen et long terme avec les stratégies d’éveinage beaucoup encore plus complètes et fiables.
Nous résumerons les inconvénients de la CHIVA comme suit : la méthode entretient un reflux persistant qui, sous l’effet de la gravité terrestre, est par essence une source systématique de récidive. La déviation de ce reflux vers des veines profondes par des perforantes dites de réentrée demeure hypothétique, très aléatoire et ne peut fonctionner (pour des raisons physiologiques) qu’à la marche. Or c’est au repos et dans les périodes d’immobilité prolongée que » les variqueux » ont besoin d’une aide circulatoire, moments où malheureusement la CHIVA n’est pas fonctionnelle. Il s’agit donc d’une approche totalement contre-nature. On concevra aisément que la somme de ces inconvénients ait conduit à de nombreux déboires et à de nombreuses déceptions.
Tant de contradictions et une accumulation de mauvais résultats ont donc eu raison de cette approche trop limitée et utopique de la maladie variqueuse.
L’ASVAL
L’ASVAL déjà évoqué plus haut (Voir Q 43 et Q 44) entre dans cette catégorie de méthodes peu fiables.

Doit-on se méfier des nouvelles techniques chirurgicales « en général » ?
Il faut toujours se montrer prudent et retenir la chose suivante : la maladie variqueuse n’affecte que les veines superficielles des membres inférieurs. A ce titre elle est d’abord une maladie d’inconfort qui ne met qu’exceptionnellement en jeu le pronostic vital. Du fait de leur localisation très superficielle et de leur géographie, les varices supportent, mieux que n’importe quel autre vaisseau, une faute technique ou une mauvaise méthode thérapeutique.
Là est leur faiblesse en même temps qu’un piège. En effet, tandis que les conséquences d’une mauvaise méthode retentiront de manière sérieuse sur une artère opérée après seulement quelques heures ou sur une veine profonde après quelques jours, ne laissant aucune marge possible à la malfaçon ou à une stratégie inadaptée, elles ne retentiront sur des veines superficielles opérées, qu’après plusieurs mois, voire une ou deux années….
Cette tolérance des veines de surface pour des mauvaises méthodes qui ne sont sanctionnées par un mauvais résultat qu’à distance et dont le préjudice n’est pas vital, a dans le passé permis la pratique de techniques inefficaces et dans certains cas nuisibles. La méfiance est donc de rigueur.

